Psoriasis : causes, symptômes, diagnostic et traitement.
Le psoriasis est une maladie chronique non transmissible qui peut toucher divers organes : peau, articulations, cœur, reins.
La plupart du temps, le psoriasis léger apparaît sur la peau sous forme de papules rouge rosé bien définies (nodules qui s'élèvent au-dessus de la surface de la peau), qui fusionnent en plaques squameuses blanc argenté.
Dans les formes modérées et sévères de la maladie, le processus inflammatoire endommage les systèmes musculo-squelettique et cardiovasculaire. Le psoriasis a une évolution récurrente (réapparition des symptômes après une guérison complète ou partielle) et une tendance à provoquer des comorbidités qui altèrent la qualité de vie des patients.
Causes du psoriasis
La maladie peut être basée sur divers facteurs déclenchants. Cependant, on ne sait pas encore exactement lesquels d'entre eux sont primaires et lesquels sont secondaires. Le dysfonctionnement du système immunitaire est considéré comme la principale cause qui explique l'apparition du psoriasis. Les cellules destinées à détruire les agents pathogènes commencent à attaquer leurs propres cellules (principalement la peau). En conséquence, un processus inflammatoire se développe, provoquant une division cellulaire accélérée de l'épiderme (hyperplasie épidermique) et la formation de papules et de plaques psoriasiques.
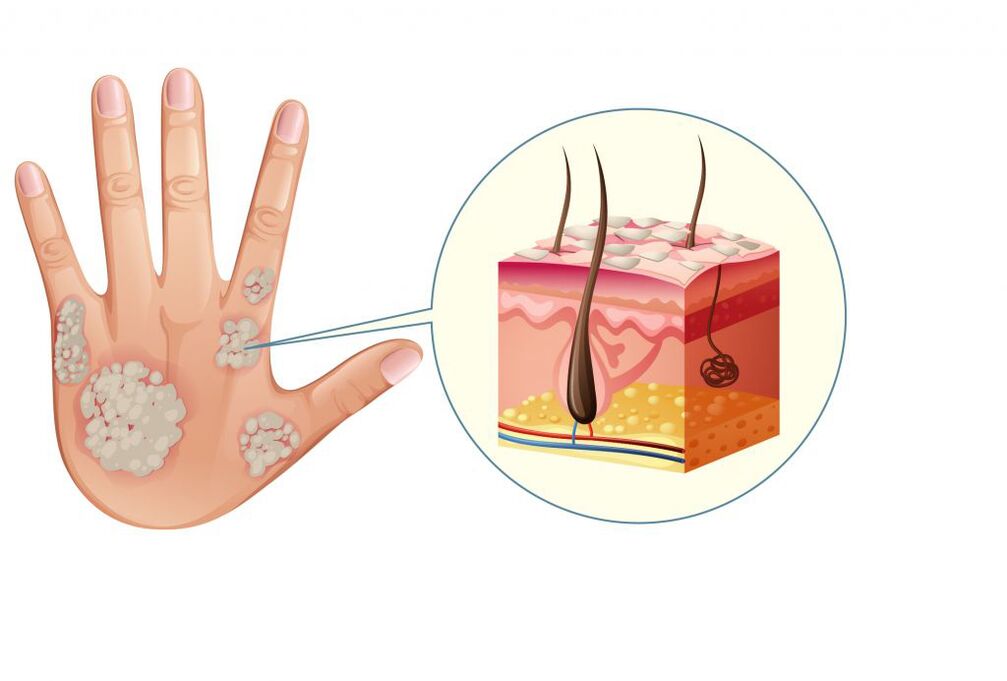
Une réponse immunitaire inadéquate est le plus souvent due à des caractéristiques génétiques.
Le psoriasis est très souvent héréditaire.
Actuellement, plus de 40 régions chromosomiques associées au risque de développer un psoriasis ont été identifiées. L'apparition de la maladie peut être causée par un affaiblissement du système immunitaire dans un contexte de stress, de maladies infectieuses et endocriniennes. Le psoriasis accompagne souvent les états allergiques et d'immunodéficience, qui sont basés sur une violation de la réponse immunitaire. De plus, le psoriasis peut être déclenché par certains médicaments (antidépresseurs, bêta-bloquants, anti-inflammatoires non stéroïdiens).
Classification du psoriasis
Selon la localisation du processus pathologique, on distingue plusieurs types de psoriasis. Le plus commun est vulgaire, oupsoriasis communlorsque des papules rosâtres bien définies apparaissent sur la peau, fusionnant en plaques couvertes d'écailles blanc argenté. En cas d'atteinte du cuir chevelu (psoriasis séborrhéique) des éruptions cutanées sous forme d'écailles jaunâtres peuvent descendre sur le front, formant une "couronne" séborrhéique. Chez les patients atteints de troubles métaboliques, les plaques peuvent présenter un exsudat, un liquide sécrété au cours des processus inflammatoires (psoriasis exsudatif). Dans l'enfance et l'adolescence, en particulier après des infections streptococciques, la maladie peut devenir aiguë, avec de nombreuses papules rouge vif en forme de larme apparaissant sur la peau avec une légère desquamation et une infiltration.psoriasis en gouttes). Parfois, il existe un psoriasis pustuleux, qui se caractérise par l'apparition de pustules au bas de la peau rougie, le plus souvent sur la voûte plantaire ou la paume des mains.Érythrodermie psoriasiquepeut survenir dans le contexte de l'exacerbation du psoriasis ordinaire sous l'influence de facteurs provoquants. Des écailles blanches sèches recouvrent la peau, qui devient rouge vif, enflée et chaude au toucher. courir très fortPsoriasis de Zumbusch généralisé. Elle se caractérise par l'apparition de petites vésicules purulentes sur la peau rougie, qui fusionnent pour former des "lacs purulents".Arthrite psoriasiqueaccompagné de lésions articulaires et se développe simultanément avec des éruptions cutanées ou les précède.
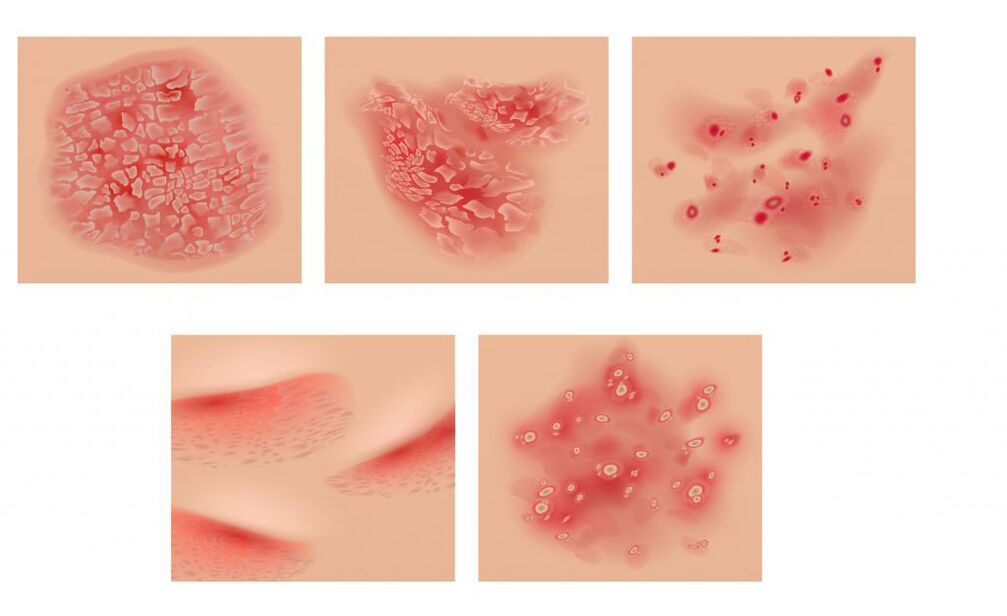
symptômes du psoriasis
La forme cutanée du psoriasis s'accompagne de l'apparition de papules pointillées rose vif, parfois sous forme de gouttelettes. En fusionnant, ils forment des plaques couvertes d'écailles blanc argenté.
Les éruptions cutanées se trouvent sur les surfaces extenseurs des bras et des articulations du genou, sur le cuir chevelu, sur le bas du dos et le sacrum.
La couche supérieure des plaques est constituée d'écailles d'épiderme mort qui s'enlèvent facilement. Au départ, ils occupent le centre de la plaque, puis remplissent toute sa surface. Lorsque les écailles sont retirées, une surface rouge vif brillante est révélée. Parfois, la plaque est entourée d'une bordure rose, une zone de croissance accrue, tandis que la peau environnante est inchangée. L'éruption s'accompagne de démangeaisons intenses. Avec l'érythrodermie psoriasique, les patients développent de la fièvre (fièvre avec frissons) et de fortes démangeaisons sur fond d'éruptions cutanées sur toute la peau et de ganglions lymphatiques hypertrophiés.
Avec une évolution prolongée de la maladie, les cheveux et les ongles peuvent tomber.
Le psoriasis généralisé de Zumbusch est très difficile. Les éruptions cutanées purulentes couvrent toute la peau et s'accompagnent d'une forte fièvre et d'une intoxication. Les lésions articulaires psoriasiques se caractérisent par une douleur et une rougeur de la peau sur les surfaces articulaires. Tout mouvement est difficile, une inflammation des ligaments et des tendons se développe. Avec le psoriasis, les plaques de l'ongle sont très souvent touchées, tandis que des dépressions ponctuelles apparaissent à la surface de l'ongle (un symptôme de "dé à coudre").
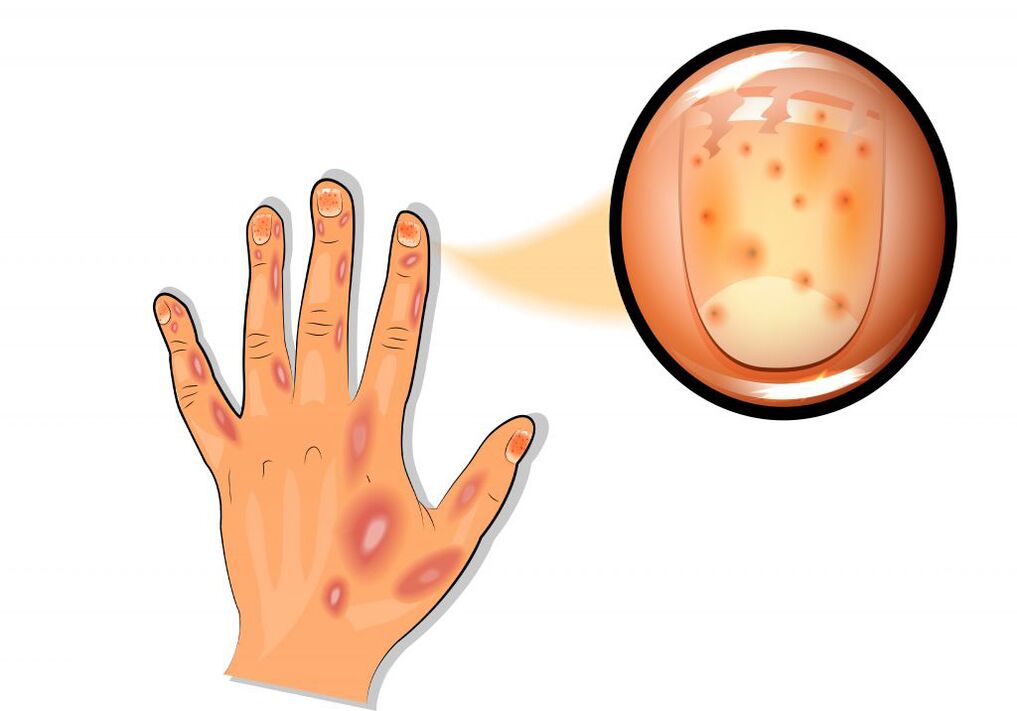
De petites taches rougeâtres et brun jaunâtre apparaissent sous la plaque de l'ongle à la base (symptôme de "tache d'huile"). Des changements dystrophiques dans les ongles et les cheveux se développent souvent.
Chez les enfants, en particulier les nourrissons, les symptômes du psoriasis ont leurs propres spécificités.
Dans la zone de rougeur qui se produit dans les plis cutanés, un épanchement et une légère desquamation de la couche supérieure de l'épiderme peuvent survenir. Cette image ressemble à l'érythème fessier ou à la candidose. Parfois, des éruptions cutanées apparaissent sur la peau du visage ou dans la région génitale.
Diagnostic du psoriasis
Il est possible d'identifier la maladie sur la base des symptômes de la triade psoriasique (surface stéarique blanche de la papule; film rougeâtre brillant après le décollement des écailles et repérer la protrusion sanguine après leur élimination).
Une caractéristique supplémentaire est le phénomène de Koebner. Cela réside dans le fait que dans la zone d'irritation cutanée, après 7 à 12 jours, des éruptions cutanées érythématodesquamatives apparaissent (zones de rougeur et de desquamation dans la zone des rayures, égratignures). Parfois, pour confirmer le diagnostic, un examen histologique d'une biopsie de la zone cutanée affectée est effectué. De plus, un examen clinique et biologique est nécessaire : une prise de sang clinique, une prise de sang biochimique (protéines totales, fractions protéiques, protéine C-réactive, ALT, AST, LDH, créatinine, électrolytes : potassium, sodium, chlorure, calcium).
Quels médecins contacter
Si des éruptions cutanées apparaissent, qui surviennent souvent dans le contexte de maladies infectieuses, de lésions cutanées, de stress, vous devriez consulter un thérapeute ou un dermatologue. En cas de lésion systémique du corps du patient, celui-ci peut être référé à un ophtalmologiste, endocrinologue, gynécologue ou autres spécialistes.
Traitement
Le psoriasis affecte à la fois la peau et le système musculo-squelettique, ainsi que les organes internes. Lorsque les éruptions cutanées n'apparaissent que sur la peau, des préparations locales de glucocorticostéroïdes, des pommades contenant des analogues synthétiques de la vitamine D3, du zinc activé, de l'acide salicylique et d'autres composants sont recommandées. Les crèmes hormonales doivent être utilisées avec prudence sur les peaux sujettes à l'atrophie.
Il est nécessaire de prendre en compte la possibilité de perturbations hormonales lors de l'utilisation prolongée de crèmes stéroïdes.
L'efficacité des crèmes hormonales est augmentée en association avec l'acide salicylique, analogues de la vitamine D. Pour le traitement des formes sévères de psoriasis, on utilise des rétinoïdes aromatiques de deuxième génération, à base d'acitrétine. Le médicament ralentit la prolifération des cellules épidermiques, normalise le processus de kératinisation et a un effet immunomodulateur. La photothérapie (thérapie UV à ondes moyennes et PUVA) en association avec des rétinoïdes est également recommandée. En tant que thérapie systémique, le médecin peut prescrire des agents immunosuppresseurs. Si nécessaire, prescrire un traitement de désintoxication et de désensibilisation, une plasmaphérèse.
complications du psoriasis
Chez 10% des patients, le rhumatisme psoriasique se développe, affectant la colonne vertébrale, les articulations des bras et des jambes. Les patients souffrent de douleurs articulaires et de raideurs matinales. Les caractéristiques de l'arthrite psoriasique comprennent l'asymétrie des lieux de sa manifestation, qui peut être associée à des lésions des ongles. Le psoriasis s'accompagne souvent de maladies concomitantes ou comorbides.
En raison de lésions vasculaires inflammatoires, le risque de maladie coronarienne et d'accident vasculaire cérébral est accru.
Il est également possible de développer un diabète et la maladie de Crohn. Dans certains cas, les complications du psoriasis peuvent entraîner une invalidité.
Prévention du psoriasis
Les mesures de prévention du psoriasis visent principalement à renforcer le système immunitaire. Les soins de la peau doivent inclure l'hydratation et la nutrition. Avec une prédisposition aux allergies, il est nécessaire de surveiller la nutrition, en évitant les aliments gras et épicés, la consommation excessive de glucides, les pommes de terre. Un élément obligatoire de la prévention du psoriasis devrait être la thérapie vitaminique.
De plus, le fonctionnement du système immunitaire dépend en grande partie de l'état du système nerveux. Les personnes hyper-responsables, qui ont un horaire de travail chargé et qui subissent un impact psycho-émotionnel négatif constant sont plus sujettes aux maladies auto-immunes, y compris le psoriasis. Par conséquent, la prévention du psoriasis, ainsi que les mesures de guérison physique (abandon des mauvaises habitudes, activité physique), doivent également envisager l'atteinte d'un bien-être psycho-émotionnel.
IMPORTANT!
Les informations contenues dans cette section ne doivent pas être utilisées pour l'auto-diagnostic ou l'auto-traitement. En cas de douleur ou autre exacerbation de la maladie, seul le médecin traitant doit prescrire des tests diagnostiques. Pour un diagnostic et un traitement appropriés, vous devez contacter votre médecin.























